Perdite di urina quando starnutisci, ridi, tossisci, durante l’esercizio fisico o l’attività sessuale, stimolo impellente che non permette di arrivare in bagno… sono solo alcuni dei disagi che possono essere migliorati e risolti CON LA RIABILITAZIONE DEL PAVIMENTO PELVICO.
L’incontinenza urinaria, secondo l’International Continence Society (ICS 2002), è definita come qualsiasi perdita involontaria di urina.
Molto spesso, questo problema, colpisce anche donne in giovane età che, per mancanza di informazione o per pudore, lasciano che evolva, intaccando la propria qualità di vita in modo importante, la propria vita sociale e il benessere psicofisico della persona.
Bisogna abbandonare l’idea che l’incontinenza urinaria sia una situazione normale a seguito di un parto o associata all’età e rivolgersi ad uno specialista, perché si può risolvere.
Consultare il proprio ginecologo, urologo o direttamente ad un centro specializzato come lo Studio Medico Specialistico Colombo.
Le cause dell’incontinenza urinaria sono molteplici, tra queste il parto, il deficit di estrogeni durante la menopausa, interventi chirurgici, l’invecchiamento, fattori questi che rivestono un ruolo basilare.
Il pavimento pelvico, o perineo, è quell’insieme di legamenti, fasce, tessuti connettivali e muscolari situati a varie altezze, con forme e orientamenti diversi che occupano uno spazio compreso tra sacro-coccige-ischi-pube.
Nella donna, i muscoli superficiali sono collocati tra vulva, uretra, vagina e ano. La muscolatura profonda sostiene la vescica, l’utero e il retto, e in gravidanza anche il feto. Nell’uomo, i muscoli superficiali del perineo sostengono la vescica e il retto e i loro sfinteri.
Le fasce muscolari che compongono il perineo si possono suddividere in tre parti: superficiali, medie e profonde. La posizione e l’orientamento delle fasce muscolari forma una struttura detta anche amaca muscolare.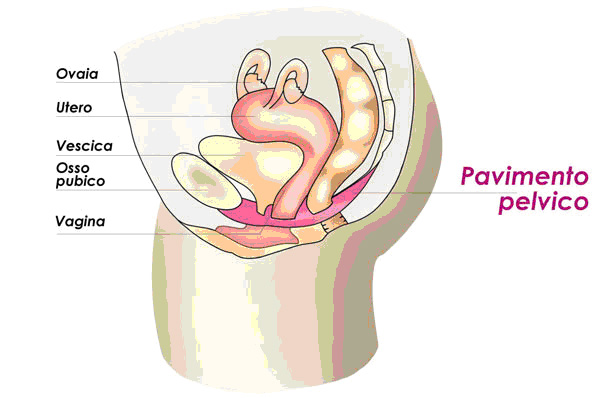
Il perineo si individua in due triangoli, quello superiore che circonda vagina e uretra – e pene nell’uomo (regione urogenitale) – e quello inferiore che circonda l’ano (regione anale). Tra la regione urogenitale e quella anale c’è il centro tendineo del perineo.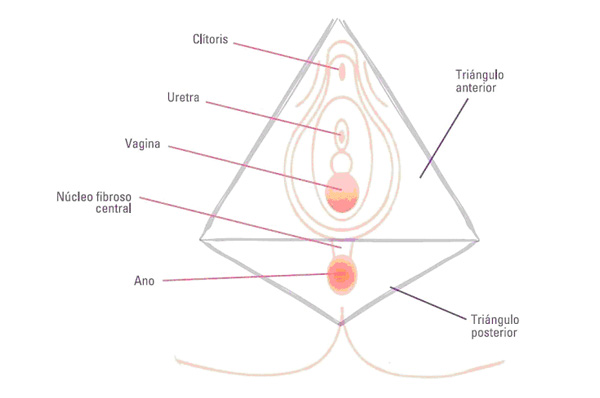
Il perineo ha un ruolo importante nel mantenimento della statica, nelle funzioni di minzione, defecazione e nell’attività sessuale, oltre che nella gestazione e nel parto.
Il perineo, come ogni parte del corpo, è sottoposto nel corso della vita a modificazioni importanti nella struttura e funzione. Il sovraccarico legato al peso eccessivo, al tipo di attività lavorativa, al numero di gravidanze e tipologia di parto, alla presenza di alcune malattie croniche (asma, stitichezza, broncopatie ostruttive, patologie osteo-articolari, ecc), favorisce in alcune donne la comparsa più o meno precoce di segni e sintomi riconducibili a un’insufficienza perineale. A tutto ciò si aggiunge un lento ma progressivo calo della funzione ovarica tipica del periodo climaterico. È ben noto come la carenza ormonale sia responsabile di tutta una serie di trasformazioni che avvengono nel corpo, e in particolare su alcuni organi e sistemi che nella vita fertile ne rappresentavano il naturale bersaglio. La carenza di estrogeni accelera i processi di senescenza dell’apparato uro-genitale. A carico dell’uretra e della vescica si verifica un’atrofia, un assottigliamento dell'epitelio, una perdita del tono muscolare e una riduzione delle fibre elastiche con conseguente comparsa di disuria, urgenza, frequenza minzionale, cistiti ricorrenti e incontinenza urinaria. 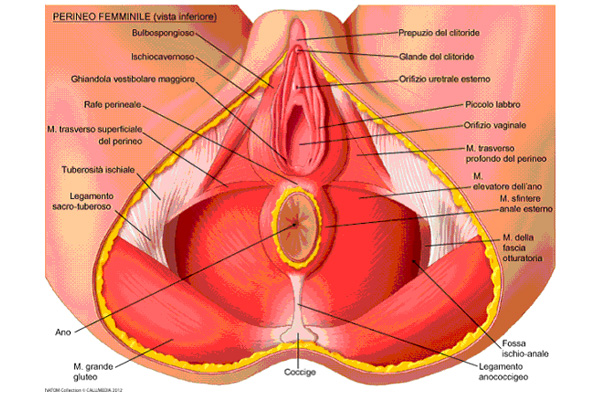
Anche il perineo, subisce una trasformazione importante. È soprattutto la muscolatura che in questo periodo si trasforma e perde la sua naturale tonicità, allentandosi progressivamente. Questa nuova situazione non garantisce più un’adeguata protezione di contenimento e controllo agli organi pelvici, che vengono a trovarsi in balia della forza di gravità, scivolando lentamente, al pari di qualsiasi ernia, verso l’esterno. Il venir meno della funzione di sostegno provoca, infatti, quelle tipiche manifestazioni da “insufficienza perineale” che sono spesso riferite come sensazione di pesantezza pelvica. Infatti, a causa della diminuita tonicità muscolare e della riduzione del collagene, può verificarsi o accentuarsi un prolasso uterino dovuto alla perdita di tono del diaframma uro-genitale che separa la pelvi dai genitali esterni (pavimento pelvico). Queste manifestazioni aumentano in ogni situazione di ipertono endo-addominale (tosse, starnuti; parlare a voce alta, soffiare il naso, ridere, correre, saltare...) o anche in situazioni di stanchezza, stazione eretta prolungata, attività fisica. In verità la menopausa è spesso l’epoca della “dichiarazione” dei problemi perineali o/e di continenza. In realtà le lesioni si sono verificate molto prima, spesso in occasione di parti e gravidanze, e sono rimaste inosservate perché parzialmente compensate dalla tonicità della muscolatura. La mancanza di programmi di prevenzione efficaci, la mancanza di cultura in merito alla salute perineale, la scarsa o assente consapevolezza della donna rispetto al corpo e alla sua funzione, unita alla diminuzione della tonicità e della resistenza dei tessuti che si accompagna a questa fase della vita (peraltro in parte fisiologica perché legata al naturale processo d’invecchiamento), rompe l’equilibrio evidenziando il problema.
L’aspetto più disarmante è che dei tre milioni di donne italiane 44 over 40 che soffrono d’incontinenza urinaria, ben poche sono consapevoli di poter essere adeguatamente curate. Per la maggioranza, la personale condizione è percepita come uno stigma inevitabile. L’incontinenza, in tutte le sue forme (urinaria, fecale e incontinenza ai gas intestinali), è una patologia che pregiudica la qualità della vita e comporta implicazioni psicologiche e sociali importanti.
La cosa più importante consiste proprio nel favorire una nuova cultura, capace di sensibilizzare le donne e gli “operatori della salute” in merito all’importanza di una visione olistica del benessere femminile in tutte le sue manifestazioni.
L’incontinenza urinaria si manifesta clinicamente in tre forme principali.
- INCONTINENZA DA SFORZO
- INCONTINENZA DA URGENZA
- INCONTINENZA MISTA
L’incontinenza da sforzo
Se hai perdite di urina quando starnutisci, mentre fai esercizio fisico o quando ridi, è molto probabile che il tuo pavimento pelvico sia danneggiato e che al minimo sforzo si verifichino delle perdite urinarie.
Quando nella nostra vita quotidiana facciamo uno sforzo o una qualsiasi attività fisica, come sollevare un peso, trasmettiamo un aumento di “pressione addominale” al pavimento pelvico che provoca un abbassamento della vescica e dell’uretra. Se la nostra muscolatura pelvica ha una buona tonicità non si verificherà alcun inconveniente, se però gli elementi di sostegno della vescica e dell’uretra sono debilitati o danneggiati, i meccanismi che regolano la continenza non funzioneranno e si produrranno delle perdite. Ridere, tossire o starnutire può diventare un dramma.
Generalmente la causa risiede nel fatto che l’uretra ha perso il suo punto di aggancio con il pube e non è ben sostenuta, perché la vagina è atonica e debole. Questo fa sì che l’uretra, in seguito ad uno sforzo, protenda verso il basso e si apra.
Se la parte anteriore del pavimento pelvico, che corrisponde alla zona in cui si situano la vescica e l’uretra, è danneggiata in modo importante, le perdite di urina possono verificarsi in seguito a sforzi minimi, semplicemente cambiando di posizione (quando ci si alza, per esempio), camminando velocemente o salendo le scale.
Quando le perdite di urina si verificano senza che ce ne accorgiamo, o senza aver compiuto alcuno sforzo, vuol dire che l’uretra è praticamente “aperta”. Questa situazione è frequente nelle donne di una certa età, il cui sfintere uretrale (ovvero il muscolo circolare che assicura la chiusura dell’uretra a riposo) è alterato.
La causa di questo tipo di incontinenza può dipendere da una diminuzione degli estrogeni durante la menopausa, con conseguente riduzione della capacità di contenere il flusso urinario attraverso l’uretra, o a seguito di alterazioni del pavimento pelvico provocate da parti multipli o da interventi di chirurgia vaginale.
L’incontinenza da urgenza
Se hai avuto la sensazione urgente di fare pipì proprio nel momento in cui, con le chiavi in mano, stavi per aprire la porta di casa e in molti casi non sei stata capace di arrivare fino in bagno, forse il tuo problema è più serio di quello che pensi, perché potresti soffrire di un’incontinenza da urgenza.
Un bisogno brusco, repentino e incontrollabile di urinare, che provoca perdite senza che possano essere impedite: è questa la sensazione che avvertono le donne che soffrono di questo tipo di incontinenza, che risulta essere una delle più comuni.
Questa sintomatologia è il più delle volte accompagnata dalla necessità di andare spesso al bagno, più di otto volte al giorno, e spesso costringe la persona ad alzarsi di notte.
Questa forma di incontinenza può essere dovuta all’assunzione di alcuni farmaci come i diuretici o i sedativi, gli ipnotici (farmaci per dormire).
Si verifica anche nelle donne fumatrici o che prendono molto caffè. In altri casi è associata ad interventi chirurgici alla vagina.
Per queste ragioni, o a causa dei medicinali sopra menzionati, o anche per cause sconosciute, si ha in alcune donne la cosiddetta vescica iperattiva che provoca un’incontinenza preceduta da una situazione di urgenza.
Si tratta di una patologia cronica in cui si verificano delle contrazioni involontarie del muscolo detrusore della vescica. Normalmente il detrusore agisce quando la vescica è piena. Viceversa nella situazione sopra descritta, la vescica è instabile e si contrae improvvisamente sfuggendo al controllo della volontà, prima del riempimento progressivo di urina, prima del cambiamento di posizione, quando ascoltiamo o tocchiamo un flusso d’acqua…
In Italia questo tipo di incontinenza colpisce almeno una donna su otto, dopo i 40 anni. Ma nemmeno le più giovani sono esenti dal problema. L’urgenza minzionale non va sottovalutata: cambia il proprio modo di vivere e la presenza di un bagno diventa una necessità. Si preferisce restare in casa o frequentare luoghi conosciuti, in cui si sa che c’è un bagno. Inoltre, si dorme male, perché ci si sveglia frequentemente per fare pipì: la vita quotidiana diventa poco piacevole. La riduzione del peso corporeo è sempre opportuna: il grasso localizzato attorno al giro vita esercita una pressione sulla vescica che può peggiorare il disturbo. Il fumo ha un’azione irritante sulla vescica, inoltre i colpi di tosse della fumatrice accanita possono favorire il disturbo.
È importante imparare il doppio svuotamento: dopo aver terminato di urinare occorre attendere qualche minuto e riprovare a urinare. In tal modo la vescica è svuotata completamente. È buona abitudine compilare il diario minzionale: annotare giorno e ora ogni volta che insorge la necessità di urinare e nei giorni successivi cercare di posporre la minzione al fine controllare volontariamente la funzione del detrusore.
Infine l’incontinenza mista si verifica quando si avvertono i sintomi tipici di più tipi di incontinenza, solitamente da sforzo e da urgenza. Spesso, un insieme di sintomi può risultare più fastidioso di un altro.
Incontinenza urinaria e riabilitazione perineale
Le Linee Guida sull’Incontinenza Urinaria (Raccomandazioni ICI 2005) definiscono la riabilitazione del pavimento pelvico altamente raccomandata (grado A) perchè derivata da elevati livelli di Evidenza.
“Il trattamento iniziale dovrebbe includere interventi sullo stile di vita, esercizi per la muscolatura del pavimento pelvico eseguiti sotto supervisione, ginnastica vescicale eseguita sotto supervisione, per le donne con incontinenza urinaria da sforzo, incontinenza da urgenza o incontinenza urinaria mista (grado A).”
La terapia riabilitativa è finalizzata a rafforzare la muscolatura del pavimento pelvico e delle basse vie urinarie: detrusore e sfintere.
I risultati riferiti dai vari Autori nel trattamento riabilitativo della incontinenza urinaria sono più che soddisfacenti: alcuni riportano il 50% di guarigione, altri riferiscono il 25% di guarigione con il 60% di miglioramento
La riabilitazione perineale comprende tre tecniche:
la chinesiterapia, serie di esercizi di contrazione e distensione dei muscoli del pavimento pelvico, che la donna torna a poter controllare volontariamente;
il biofeedback, stessi esercizi di contrazione muscolare, ma compiuti con una sonda vaginale collegata a un monitor, che consente di controllare con segnali visivi e sonori l’entità delle contrazioni stesse;
l’elettrostimolazione funzionale, indicata nei casi in cui i muscoli del pavimento pelvico non possono essere contratti in modo adeguato.
La riabilitazione perineale è finalizzata a migliorare il tono e la contrattilità dei muscoli del perineo con tre obiettivi: - mantenere una buona qualità della vita sessuale; - garantire una continenza urinaria e fecale adeguata; - prevenire il prolasso.
Il programma di riabilitazione perineale prevede diverse fasi in successione a partire dal:
1. Favorire un percorso di riconoscimento della buona funzione perineale per il proprio benessere. 2. Conoscere e/o riconoscere i muscoli del perineo.
3. Rinforzo selettivo della muscolatura “specializzata”.
4. Favorire il bloccaggio perineale sotto sforzo, in ogni situazione quotidiana fisiologica o/e patologica.
5. Favorire stili di vita salutari in una visione veramente olistica della salute.
La riabilitazione chinesiterapica del pavimento pelvico non può non tenere conto dell’influenza di una corretta postura sulle disfunzioni perineali.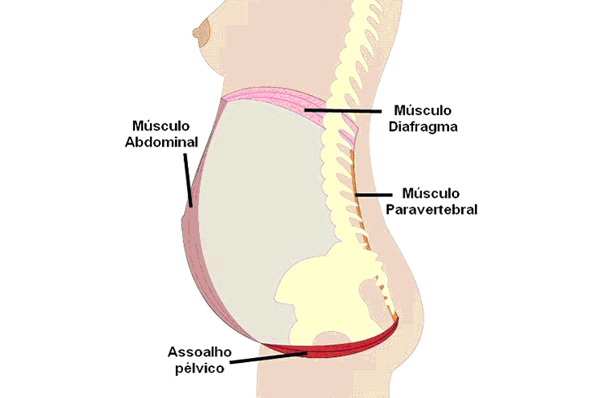
Un ruolo fondamentale nel definire la nostra postura è dato dal tono muscolare e, in particolare, da una serie di muscoli che sono adibiti a garantire la “Core Stability”.
La Core Stability – indicata anche come sistema di stabilizzazione lombare – influenza il benessere fisico della persona ed è prodotta dall’interazione simultanea e coordinata dei muscoli:
• stabilizzatori locali – rientrano in questo gruppo non solo i muscoli del pavimento pelvico, ma anche il muscolo traverso dell’addome, il multifido, gli interspinali, lo psoas e il muscolo del diaframma;
• stabilizzatori globali – gli obliqui dell’addome, del gluteo medio, il quadrato dei lombi.
Nella riabilitazione
perineale, il paziente con incontinenza urinaria eseguirà anche una serie di esercizi di ginnastica posturale al fine di:
• ottenere il tempo corretto di attivazione dei muscoli sinergici;
• raggiungere una curva lombo-sacrale fisiologica, che non determini uno scarico errato del peso intraddominale sul pavimento pelvico;
• ottenere e mantenere una corretta respirazione diaframmatica, che lavora in coordinazione con il pavimento pelvico;
• raggiungere la giusta tonicità di alcuni muscoli che possono contrastare l’insorgenza del prolasso genitale e dell’incontinenza urinaria.
In aggiunta al trattamento pelviperineale verrà utilizzata un’altra tecnica riabilitativa per consentire la presa di coscienza del pavimento pelvico: il Biofeedback BFB
Il termine BFB risulta dalla combinazione dei termini inglesi “biological” e “feedback” (retroazione biologica). Il BFB è un mezzo in grado di registrare alcune attività fisiologiche non apprezzabili a livello cosciente in condizioni normali o divenute tali per un processo patologico.
Questa tecnica si avvale dell'utilizzo di una sonda collegata con un'apparecchiatura dotata di uno schermo sul quale viene riprodotto il lavoro del paziente. In questo modo, la persona ha una visione di ritorno di quello che sta facendo e quindi ha la possibilità di vedere se esegue 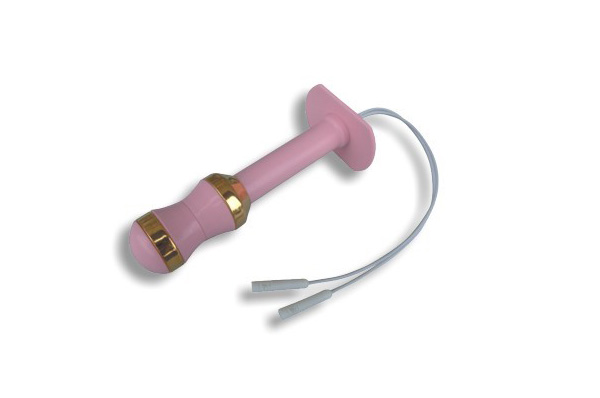
correttamente l'esercizio affidatogli dal fisioterapista ed eventualmente di correggersi.
Questa attività minimamente invasiva e non traumatica ha come obbiettivo il miglioramento della sensibilità, la coordinazione, la contrazione e la resistenza dei muscoli perineali che sostengono la vescica, l’utero e il retto-ano.
L’elettrostimolazione perineale
L’elettrostimolazione perineale è una stimolazione passiva che, oltre a favorire la presa di coscienza, stimola i muscoli del pavimento pelvico. È praticata mediante la stessa sonda vaginale del BFB munita di elettrodi superficiali, che conducono una corrente elettrica continua assolutamente indolore. Tale sonda emette impulsi elettrici di intensità modulata sulla singola donna e sotto il diretto controllo del terapista.
L’elettrostimolazione può alleviare l’eventuale dolore delle cicatrici da episiotomia durante i rapporti sessuali: la cicatrice è toccata da un puntale attraverso il quale passa corrente continua antalgica, che toglie il dolore e rilascia questo tratto muscolare, dando così la possibilità di una normale ripresa dei rapporti sessuali.
L’incontinenza urinaria femminile è una patologia non sempre ineluttabile, come è spesso ritenuto. Il suo approccio deve essere soprattutto preventivo, basato sull’individuazione dei fattori di
rischio e sulla corretta gestione dei periodi delicati per la donna (gravidanza e menopausa).
Se è ormai assodato che le tecniche riabilitative in uroginecologia sono indirizzate a trattare il disturbo di funzione, l’obiettivo dovrà essere quello di attuare un precoce screening dei fattori di rischio per l’incontinenza urinaria e un precoce trattamento preventivo al fine di impedire in tal modo l’instaurarsi del disturbo organico.
In questa ottica emerge, pertanto, la necessità di impostare una riabilitazione anche nel post-partum e in donne con insufficienza o disfunzioni del piano muscolare perineale
Un’attenta assistenza al parto e un precoce invio della puerpera a corsi di riabilitazione perineale, al fine di ridurre le disfunzioni del pavimento pelvico, sono un’importante forma di prevenzione; così come un adeguato trattamento ormonale durante la menopausa, per rallentare i processi di atrofia dei tessuti dell’apparato urinario. Ovviamente non vanno dimenticati alcuni semplici consigli comportamentali come ridurre o sospendere il fumo di sigaretta: la tosse cronica, che ne consegue, provoca con maggior facilità la perdita di urina. Controllare il sovrappeso con attività fisica e alimentazione idonea. Il grasso depositato negli organi addominali preme sui muscoli del pavimento pelvico, che col tempo si indeboliscono favorendo l’incontinenza urinaria da sforzo. Regolare la funzione intestinale con un’alimentazione ricca di fibre, crusca, frutta e verdura. La stipsi ostinata provoca un maggiore sforzo durante la defecazione e quindi la distensione dei muscoli del pavimento pelvico indebolendoli. Evitare l’abbondante assunzione di liquidi la sera, soprattutto delle bevande diuretiche (caffè, tè, alcolici), che possono favorire la comparsa di incontinenza urinaria per il rapido riempimento vescicale.
Dott.ssa Alessia Freni
Fisioterapista
Riabilitazione del pavimento pelvico
Studio Medico Specialistico Colombo
Tel. 06596499